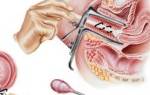
Подробнее о дисплазии
В большинстве случаев данное заболевание находят у женщин после 35 лет. Однако в последнее время мы все чаще диагностируем дисплазию и у более молодых пациенток. В профессиональных кругах эта патология носит другое название – «цервикальная интраэпителиальная неоплазия», или CIN (ЦИН). Термин означает то, что в шеечном эпителии появились участки с так называемыми атипичными клетками.
Чаще всего такие изменения обнаруживаются в наиболее уязвимой зоне перехода между двумя видами эпителия – плоским, покрывающим наружную часть шейки, и однослойным цилиндрическим, который выстилает ее канал. Но вообще эта патология может затронуть и другие участки шеечного эпителия.
Боровая матка при дисплазии
Боровая матка или, как ее еще именуют, – ортилия однобокая, обладает следующими действиями:
- обезболивающее;
- антисептическое;
- противоопухолевое;
- рассасывающее.
Этот вид травы благополучно используют для излечения многих женских заболеваний: эндометриоза, бесплодия, аднексита, эрозивных процессов, спаек, миомы.
Для того чтобы сделать зелье для спринцевания, необходимо столовую ложку препарата залить стаканом кипятка, выдержать на огне в течении 5 минут и дать настояться 2 минуты.
Перорально употребляется настойка, приготовленная на спирту. Для ее изготовления необходимо взять ложку травы и сто граммов водки. Для курса нужно эту порцию умножить на пять. Залить и поставить в темное место на семь дней. После этого настойку процеживают. Принимают по чайной ложке за полчаса перед приемом еды трижды в сутки. Развести настойку необходимо четвертью стакана воды.
Продолжительность терапии такой лечебной травой составляет 21 день, после чего необходимо сделать паузу на 7 суток (период очередной менструации). Терапия длиться вплоть до года. Невозможно применять вещества на базе растения в период 2-го и 3-го триместра беременности, а также при приеме гормоносодержащих препаратов.
Лечение народными способами не терпит самодеятельности, весь процесс должен проходить под непрерывным медицинским контролем. Не нужно выпускать из виду то, что растения нередко бывают не менее небезопасными, нежели фармацевтические вещества химического происхождения, в особенности, при условии их неверной дозировки.
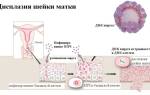
Виды дисплазии
Различают следующие разновидности дисплазии шейки матки:
- Слабовыраженная – CIN I. Зона поражения на этой стадии охватывает не более одной трети глубины эпителия.
- Умеренная – CIN II. Патологические изменения распространяются на две трети толщины шеечного эпителия.
- Тяжелая – CIN III. Наиболее выраженная степень с обширными глубокими участками поражений эпителиального пласта, при котором исчезает разделение по слоям.
При наличии признаков III стадии CIN иногда сложно установить: речь идет еще о дисплазии или это уже рак. Точный диагноз в этой ситуации можно поставить лишь на основе гистологического исследования.
Причины появления дисплазии
В норме шейка матки покрыта снаружи многослойным эпителием, который служит защитой от патогенных микроорганизмов. Но под действием различных факторов эта защита может ослабевать, и тогда болезнетворные бактерии и вирусы, в первую очередь ВПЧ (вирус папилломы человека), проникают в глубоко расположенные слои эпителия, встраиваются в ДНК клеток, после чего начинают там активно размножаться. Таким образом появляются так называемые атипичные клетки и развивается дисплазия шейки матки, симптомы которой обнаруживают себя не сразу. Иногда заболевание длительное время протекает незаметно для женщины.
К основным предрасполагающим факторам развития диспластических изменений относят:
- Ранее (до наступления 16 лет) начало половой жизни.
- Интенсивные сексуальные контакты с большим количеством партнеров.
- Травматические повреждения шейки в процессе родов или многочисленных абортов.
- Слишком ранние роды.
Таким образом, в качестве наиболее частой причины дисплазии шейки матки следует назвать внедрение в эпителиальные ткани некоторых штаммов вируса папилломы человека. На фоне вышеуказанных факторов они легко проникают в организм женщины, меняя внутреннюю структуру клеток шеечного эпителия.
Дисплазия шейки матки
Нашла интересную инфу. Успокоилась хоть. Разжевали для таких, как я.
Прижигание электрическим током. Только для рожавших. В большинстве случае остается рубец. Болезненно.
Удаление эрозии радионожом (аппарат Сургитрон). Пораженный участок срезается под воздействием радиоволны. Этот метод дает возможность при необходимости корректировать глубину среза, не оставляет термического ожога, позволяет быстро восстановить микрофлору влагалища. Период заживления – от 4-х недель. Возможна анестезия.
Лечение препаратом Солковагин. Проводится у молодых и нерожавших женщин в 2-4 приема в течение одного менструального цикла. Эффективность составляет примерно 95%. Проходит безболезненно, не требует воздержания в интимной жизни и ограничения в приеме ванн, плавании.
Криодеструкция. Пораженный эрозией участок обрабатывают жидким азотом – замораживается слой больных клеток. Впоследствии он слущивается. По отзывам – безболезненно.
Лазер. Одновременно с удалением больного участка идет заживление, восстановительный период сокращается примерно вдвое. Метод показан всем женщинам, но есть не во всех медицинских учреждениях и довольно дорог.
Опишу подробно ход устранения эрозии радионожом и особенности восстановительного периода после применения этого метода. Врач может не рассказать некоторых мелочей, которые естественны, но могут вызвать испуг, если о них не знать.
Болевые ощущения во время операции есть, но при обработке (не обкалывании!) шейки матки лидокаином они напоминают потягивание внизу живота при менструации. Затем срез обрабатывается раствором марганцовки, и пациентка может идти домой. В первые дни не будет кровянистых выделений, они появятся только тогда, когда пойдет процесс рубцевания ранки. Могут напоминать менструацию, но данная операция на цикл не влияет.
В первый месяц после операции и до осмотра гинекологом есть строгие ограничения:
не жить половой жизнью до послеоперационного осмотра и разрешения врача (примерно месяц);
ни в коем случае не пользоваться тампонами (кровь, слизь – очень благодатная среда для размножения микробов, а если в?@#$%& еще и закупорить, то в тепле и без доступа воздуха процесс размножения нежелательной флоры пойдет быстрее и заживление замедлится);
не употреблять спиртное (при попадании в организм алкоголя сосуды расширяются и процесс заживления нарушается);
не поднимать тяжести;
не принимать ванны, чтобы вода, а с ней и лишние микробы не попали во в?@#$%&.
Врач пропишет аскорутин для восстановления сосудов, а через неделю после операции – в это время появятся неприятные выделения – нужно провести курс лечения свечами с хлоргексидином, интерфероном и таурином (свечи двух видов, чередуются) – 20 дней. Начавшиеся дней через 7-10 после операции кровянистые выделения проходят через 10-14 дней, то есть как раз к приходу следующего цикла. Первый осмотр гинеколог проводит после завершения курса свечей или после менструации – как получится у пациентки. Как правило, за месяц нарастает один слой эпителия, и половая жизнь разрешается. Еще месяц уходит на образование 2-3-слойного эпителия. Затем снова на осмотр – и можно жить полной жизнью!
Симптомы заболевания
Дисплазия не имеет характерных клинических проявлений. Иногда ее обнаруживают случайно во время профилактического осмотра. В абсолютном большинстве случаев эта патология сопровождается воспалительными заболеваниями (кольпитом, цервицитом), для которых типичны такие симптомы, как:
- Дискомфортные ощущения, возникающие в процессе полового акта.
- Изменение характера и количества влагалищных выделений (появление примеси гноя, слизи, крови).
- Зуд и жжение в зоне половых органов.
- Периодические тянущие боли внизу живота.
Наличие подобных симптомов еще не говорит о наличии дисплазии. Но и их отсутствие не может гарантировать то, что этого заболевания у вас нет. Единственная возможность узнать, здорова ли ваша половая система, – это посетить гинеколога.
Методы диагностики
Врач может заподозрить наличие дисплазии уже во время осмотра пациентки с применением специального влагалищного зеркала. Настораживающие признаки – изменение окраски слизистой шейки, наличие пятен, разрастание эпителия. Заметив хотя бы один из них, гинеколог направляет пациентку на специальные диагностические исследования:
- Кольпоскопию.
- ПЦР-анализ – для выявления наличия в крови ВПЧ и других видов инфекций.
- Цитологическое исследование («Пап»-мазок).
- Гистологическое исследование (биопсия).
После получения результатов всех исследований для выбора дальнейшей тактики может понадобиться дополнительная консультация иммунолога и гинеколога-эндокринолога.
Лечение дисплазии
Лечение зависит от особенностей обнаруженной дисплазии шейки матки: степени заболевания, сопутствующих симптомов, результатов исследований. Выбирая тактику, врач также руководствуется такими факторами, как:
- Локализация поражения.
- Возраст пациентки.
- Наличие инфекций.
- Состояние иммунитета.
При начальной степени дисплазии шейки матки и молодом возрасте пациентки, желающей сохранить репродуктивную способность, может быть выбрана выжидательная тактика. Однако и в этом случае следует постоянно посещать кабинет врача, проходить назначенные им исследования.
При обнаружении ВПЧ в первую очередь проводится противовирусное лечение. Иногда после прохождения курса терапии дисплазия регрессирует в более легкую степень или даже излечивается.
Если болезнь переходит во вторую-третью стадию, врач принимает решение о применении хирургического лечения. Оно может выполняться методом:
- Криотерапии.
- Диатермокоагуляции.
- Лазерной вапоризации.
- Радиоволновой терапии.
Мы успешно применяем два последних метода лечения, которые оказывают наиболее щадящее воздействие на ткани шейки. После лазерной и радиоволновой коагуляции почти не остается рубцов, а послеоперационный период проходит легче.
Может ли быть эффективным народное лечение дисплазии шейки матки? Как самостоятельный способ – нет. Не стоит экспериментировать со своим здоровьем, разумнее лечиться под контролем специалиста.
Методики лечения. Современные методы
Хирургические методы остаются наиболее распространенными при удалении аномальных тканей шейки матки. В 90% случае процедура проводится в амбулаторных условиях, а ее технологии постоянно совершенствуются.
Криодеструкция или прижигание атипичного эпителия шейки матки жидким азотом считалась самой простой и безопасной методикой, которая в большинстве случаев давала положительный эффект при лечении эрозии шейки матки или слабой дисплазии. Процедура проводилась без анестезии, но зачастую требовалось ее повторение, поскольку степень обработки тканей сложно поддавалась контролю.
Лазерная терапия считается более щадящей процедурой, не оставляющей шрамов и ускоряющей восстановление тканей. Точное воздействие лазера исключает возникновение рецидива. Лазер прицельно выжигает пораженные ткани, и его воздействие контролируется под кольпоскопом. Подготовка включает обработку эпителия растворами уксусной кислоты и Люголя. Первые две степени дисплазии поддаются лечению лазерной терапией, иногда обработка проводится в два этапа.
Радиохирургическая петлевая эксцизия основана на безболезненном воздействии молекулярного резонанса на ткани слизистой. Клетки в буквальном смысле испаряются, срезы одновременно прижигаются и быстро заживают. Процедура осуществляется в условиях абсолютной стерильности и под местной анестезией. Ткани шейки матки восстанавливаются без ожогов, болей, воспалений. Электроды для лечения дисплазии бывают петлевыми, скальпельными. В случае конизации шейки матки, которая рекомендована при распространении патологических изменений вглубь по цервикальному каналу, используются игольчатые электроды. В отличие от ножевой конизации, проводимой под общим наркозом, радиохирургическая процедура выполняется после укола анестетика в шейку матки.
Раннее выявление, лечение и постоянное наблюдение — три фактора полного избавления от патологии шейки матки в 95% случаев. Своевременное лечение исключает переход болезни из первой стадии во вторую, а из второй — в третью.
Перспективы лечения
При отсутствии специального лечения дисплазии шейки матки III степени прогноз неблагоприятен почти в каждом втором случае. Риск перерождения в инвазивный (приникающий в другие органы) рак составляет 30-50 %. Поэтому так важно помнить о необходимости профилактических посещений врача, а в случае обнаружения заболеваний шейки матки выполнять все рекомендации и назначения.
Не стоит бояться обследования и лечения – стоит бояться болеть и не знать о своем заболевании. Если вы будете регулярно показываться гинекологу с профилактическими целями, то не пропустите и не запустите болезнь. А значит, лечение пройдет быстрее и легче, а шансы на выздоровление будут максимально высоки. При раннем диагностировании, соответствующем лечении и последующем контроле выздоровление наступает в 90-100 % случаев.
Достоинства и недостатки метода
Преимуществами радиоволнового лечения являются:
- Операция отличается точным исполнением без повреждения здоровой окружающей ткани.
- Плюсом процедуры является отсутствие рубцов.
- Радиоволновая коагуляция рекомендована нерожавшим женщинам, так как не влияет на процесс зачатия и вынашивания ребенка.
- Метод обеспечивает стерильность и обеззараживающий эффект.
- Радиоволновая процедура бескровная, не нуждается в дополнительных обработках шейки матки после операции.
- Операция безболезненная, занимает мало времени, послеоперационные боли отсутствуют.
- Малая вероятность рецедива.
- Форма шейки матки после радиоволновой коагуляции, остается неизмененной.
Радиоволновой метод лечения практически не имеет отрицательных сторон. Существенным недостатком является высокая стоимость операции.
У некоторых пациенток могут присутствовать сукровичные выделения в течение 5-7 дней. Возникновение побочных осложнений обусловлено, не соблюдением врачебных предписаний
Правильное питание при дисплазии шейки матки замедлит развитие заболевания и улучшит общее состояние пациентки. Рекомендуются продукты богатые фолиевой кислотой, витаминами «А», «С», «Е», селеном.
Профилактика
Развитие дисплазии, возникшей на фоне ВПЧ-инфекции, усугубляется такими факторами, как:
- Хронические воспаления репродуктивных органов.
- Неконтролируемый прием средств гормональной контрацепции.
- Длительно протекающие заболевания неинфекционного генеза.
- Нарушения менструального цикла.
- Нарушение диеты.
- Стрессы.
- Курение.
Для профилактики дисплазии следует отказаться от незащищенных половых актов с малознакомыми партнерами, вовремя проводить лечение инфекционных заболеваний, регулярно проверяться на наличие ВПЧ в организме и при его обнаружении пройти лечение у специалиста. Приглашаем вас для осмотра и консультации в наш Центр. Наблюдение у квалифицированного врача – лучший способ профилактики заболеваний репродуктивных органов.
Лечение дисплазии в Санкт-Петербурге
Не стоит пугаться диагноза «дисплазия», поскольку эту патологию успешно лечат. В Северо-Западном центре лазерной медицины лечением различных заболеваний шейки матки занимаются опытные специалисты. За годы работы Центра наши врачи помогли сотням пациенток справиться с болезнью.
Для перехода дисплазии в онкологическое заболевание необходимо время. Если после постановки диагноза проводится адекватное лечение, женщина регулярно посещает гинеколога и выполняет его назначения, это может спасти ей жизнь.
Будьте внимательны к собственному здоровью – доверьте его контроль нашим докторам. Помните, что вовремя обнаруженное заболевание вылечить гораздо легче.
Рекомендации в послеоперационный период
После проведенного курса по удалению дисплазийной атипии пациентке необходимо регулярно проверять состояние шейки матки у врача. В первые 2 недели после радиоволнового удаления возбраняется купание в водоемах, ванной или сауне. Посещение бассейнов, бань и соляриев также ограничивается до полного восстановления организма.
На аналогичный срок исключаются интенсивные физические нагрузки – потребуется избегать активного спорта и подъема тяжестей свыше 5 кг. Важно обеспечить полный половой покой на 6-8 недель с момента операции. В это время не допускается использование гинекологических тампонов и спринцевания, способных спровоцировать кровотечение.