Саркома матки – это злокачественное образование тела, шейки органа, при котором наблюдается недифференцированный соединительнотканный элемент миометрии и строма эндометрии. Она выражается кровотечениями – циклическими или ациклическими. Также наблюдаются боль внизу живота, белые выделения с неприятным запахом и недомоганием.
Саркома классифицируется в международном классификаторе болезни и имеет систему МКБ -10, который разделяет злокачественные новообразования по классу и типу опухоли. Коды C00-D48 – характеризуются образования низкой степенью опасности, коды C00-C97 – причисляются разные виды сарком, злокачественные образования.
Саркома выявляется до 7% в структуре образований женских репродуктивных органов. Наиболее часто проходят вместе с саркомой влагалища, а также развиваются в узлах фибромы матки. Носит онкологический характер. Опухолевое образование может появиться в разном возрасте, нередко подвержены заболеванию женщины до и после климакса. В гинекологии считается серьёзным заболеванием.
Редкий случай – выявление болезни в детском возрасте. Патология может выявиться у девочек из-за сбоя внутриутробного формирования, к ней причисляется ботриоидная саркома. Чаще опухолевые клетки возникают в теле матки, а не в шейке. Доктора считают болезнь злокачественной, и в большинстве обстоятельств она может привести к летальному исходу. Для благоприятного исхода поможет ранняя клиническая диагностика, потому что избавление от саркомы реализуется при начальной стадии развития.
Почему возникает, где локализуется
Точные причины появления саркомы матки полностью не изучены, но имеются определённые моменты, способные спровоцировать болезнь. К ним относятся следующее:
- Дефекты развития эмбриона;
- Доброкачественность образований матки;
- Сбой гормональной системы;
- Травмы матки и шейки во время рождения ребёнка;
- Затянувшийся климакс;
- Раннее половое созревание;
- Прерывания беременности и выскабливания;
- Вредные привычки – алкоголь и курение;
- Не наблюдалось ни одной беременности за всю жизнь;
- Увеличенный вес и диабет;
- Хронические болезни репродуктивной системы женщины.
Наследственность тоже играет главную роль. Если у женщины имеются близкие родственники с проявлением саркомы, то и у неё есть возможность заболеть.
Классификация
По месту возможного появления саркома бывает на маточном дне, на стенках и шейки. При расположении на теле матки опухолевое образование возникает в любой части органа. У саркомы шейки опухоль находится в цервикальном канале или может развиться дальше. На основе гистологического строения новообразования, классификация отклонений бывает:
- Стромальной маточной саркомой – развивается из стромы эндометрия. Эндометриальная разновидность может проявляться разной степенью злокачественности.
- Гетерологичной мезодермальной саркомой – возникает из маточных клеток и других, которые не относятся к органу. Начинают развиваться из эндометрия, задевая слизистый слой цервикального канала.
- Лейомиосаркомой матки – охватывает мышечный слой, возникают изменения миометрия, считается особо опасной из разновидностей.
- Смешанной гомологичной мюллеровской карциносаркомой – в составе находится стромальная ткань и маточный эпителий.
Возможно возникновение редких образований, которые сложно сгруппировать. Опухоль растёт внутри доброкачественных образований и в тканях неизмененного вида. При более раннем удалении матки может наблюдаться саркома маточной культи.
Что это такое?
В гинекологии саркома часто формируется на матке, реже на шейке, но бывает одновременно на обеих структурах органа. Также существует саркома яичников. По статистике она диагностируется в 5% случаев от всех новообразований маточных сегментов. Среди пациенток с онкозаболеванием ее подтверждают у 1% больных.
Справка! Формирование опухоли протекает бессимптомно и быстро прогрессирует. Важно сразу обследоваться при появлении дискомфорта в животе, усилении выделений: ранняя диагностика и своевременная терапия буквально спасает жизнь.
В записях врач использует шифр МКБ―10 согласно месторасположению образования. Саркома может быть отмечена кодом:
- C0 – при злокачественном новообразовании на внутренней зоне шейки;
- C1 – на влагалищной части;
- C8 – поражение больше одной зоны нижнего сегмента;
- C9 – при неуточненной локализации на шейке;
- C55 либо C9 – новообразование матки с неопределенным размещением;
- C0 – поражение перешейка;
- C8 – распространение за пределы одной зоны;
- C1 – локализация в эндометрии;
- C2 – выявление в миометрии;
- C3 – поражение дна.
К особенностям саркомы относят скорость прогрессии и распространения на другие структуры, в которых присутствует соединительная ткань. Злокачественные клетки разносятся с кровью, лимфой.
Чаще всего прогрессирующую или рецидивирующую опухоль выявляют на:
- стенках влагалища;
- фаллопиевой трубе;
- яичнике;
- печени;
- мочевом пузыре;
- почке;
- паховых лимфоузлах;
- оболочке сосуда;
- легком;
- бедренной кости.
Еще одна особенность саркомы – она встречается у неполовозрелых девочек и женщин любого возраста. Причины развития продолжают изучать. На первом месте в группе риска стоят пациентки после лучевой терапии, с частыми случаями абортов, дамы старше 47 лет. Болезнь может начаться на фоне раннего полового созревания, позднего климакса. Риск развития есть у нерожавших, курящих, больных с поликистозом, мастопатией, миомой.
Саркома шейки матки
По частотности болезнь выявляют у 0,33% пациенток с новообразованиями. Опухоль расти начинает из незрелых клеток слизистой, соединительной, мышечной ткани. При внешнем осмотре ее поверхность матовая, с мелкими очагами некроза, кровоточащих язв. По форме саркома округлая, бугристая, иногда похожа на гроздь винограда. Слизистая шейки становится отечной, синюшного цвета, весь сегмент увеличен. При прогрессировании вагинальные выделения зловонные, содержат коричневую, желто-зеленую, красную примесь.
Протекание
Развитие болезни имеет четыре стадии протекания:
- Для первой стадии характерное образование находится в шейке или маточном теле, не распространяясь в окружающие клетки. Имеет два направления. 1А – в этой степени новообразование вырастает в объёме, но не выходит дальше одного слоя эндометрии или миометрии. 1B – опухоль разрастается во всех покровах органа, но не выходит за серозную оболочку.
- Во второй фазе поражается маточное тело и шейка.
- Третья стадия обозначается тем, что разросшееся образование выходит за пределы матки, но ещё находится в малом тазу. 3А – образование проходит через серозную оболочку и метастазами локализуется в придатках. 3B – выявляются метастазы в ближайших лимфатических узлах, влагалищной оболочке, происходит прорастание в тазовую клетчатку.
- В четвёртой степени опухоль меняет характер. Образование может встречаться в брюшной полости и в малом тазу. 4А – новообразование поражает дальние лимфатические узлы. 4B – считается заключительной, раковое распространение достигает дальние органы по кровеносной и лимфатической системе.
Способы борьбы с болезнью и клинические прогнозы зависят, на каком этапе протекания болезни пациент обратился к врачам.
Классификация болезни
Аденокарцинома бывает первичной (развивается непосредственно в тканях яичников), вторичной (формируется из кист, полипов или доброкачественных опухолей) и метастатической (появляется в результате заноса раковых клеток из других органов). В 80% случаев диагностируется вторичный рак. Метастатическая аденокарцинома яичника чаще всего возникает на фоне рака и другой злокачественной патологии матки, опухолей щитовидной и молочных желез.
Выделяют 4 стадии развития аденокарциномы. На I стадии могут поражаться 1 или оба яичника.
Опухоль локализуется на поверхности железы, не повреждая окружающие ткани.
Возможно прорастание и разрыв капсулы. При раке II стадии опухоль может метастазировать в близлежащие органы. Часто поражаются матка и трубы. Злокачественный процесс при II стадии ограничивается малым тазом. На III стадии выявляются внутрибрюшные метастатические очаги. Нередко поражаются регионарные лимфатические узлы. На IV стадии аденокарциномы имеются отдаленные метастазы. Прогноз неблагоприятный.
Симптоматика
При начальной стадии протекания болезни характерные симптомы не проявляются. В этом и заключается главная опасность саркомы матки. Ведь при дальнейшем развитии опухоли сложно избежать тяжёлых последствий. Так как часто аномалия проявляется у женского пола, достигшего 45 лет, то регулярное посещение специалистов и проявление внимания на любые признаки поможет распознать болезнь на первичной стадии.
Для позднего срока течения характерны нижеследующие симптомы саркомы матки:
- Нарушение цикла менструации;
- Выделения с кровью, которые из несильных мазков перетекают в кровотечение;
- Возникает кандидоз;
- Гнойные отделения, с характерным запахом;
- Анемия и ухудшение аппетита;
- Болезненность внизу живота, проявляющаяся схваткообразными действиями;
- Меняется цветовой фон кожи на бледный либо с желтоватым оттенком;
- Низкий иммунитет.
Если не обратить вовремя внимания на саркому и пропустить первые признаки, опухолевая оболочка разрастается и поражает различные органы метастазами. После этого выявляются следующие симптомы – диарея, запоры, недержание мочи и сложности при мочеиспускании, пневмония и желтуха.
Когда опухоль распадается, возникает раковая интоксикация. Для неё характерна высокая температура, истощение организма и общее отравление. В брюшной полости накапливается большое количество жидкости – развивается асцит.
Диагностирование и терапия
Часто диагноз ставится с опозданием, так как не все заболевшие могут определить симптоматику самостоятельно на ранних стадиях. Поэтому диагностика проводится указанными процедурами:
- Осмотр гинекологом при помощи специализированного инструмента;
- Кольпоскопия – осмотр на гинекологическом кресле оптическим прибором;
- На узи органов малого таза:
- Вычищение по показателям при помощи кюретажа;
- Берутся мазки из цервикального канала;
- Биопсия, нацеленная на определённый участок, с дальнейшим гистологическим и цитологическим исследованием для определения степени злокачественности;
- Томография магнитно-резонансная и компьютерная;
- Для обнаружения метастазов проводится рентген малого таза и грудной клетки;
- Гистеросальпингография для определения изменений клеток;
- Общий и биохимический анализ крови;
- Анализ на характерные белки, которые производятся опухолью – онкомаркер CA 125.
Профилактические рекомендации и прогнозы
Прогнозы после операции не радуют, потому что выявляется аномалия на поздних стадиях течения болезни. Диагностирование на начальных этапах болезни также не гарантирует высокую продолжительность жизни. Пять лет живут 47% прооперированных пациентов. При посещении женщиной врача на второй фазе заболевания показатель выживаемости снизится на 3%. Третья стадия допускает возможность полного выздоровления только у 40%. Последний этап болезни нацелен на стабилизацию положения женщины, излечение и прогноз жизни не больше 10%. При саркоме, возникшей из фибром, прогнозирование наиболее благоприятное.
Каких-то профилактических методов нет, потому что медицина не выявила точную причину возникновения саркомы. Клинические рекомендации помогут уберечься от появления заболевания:
- Раз в полгода обязательный осмотр у гинеколога;
- Не затягивать лечение репродуктивной и эндокринной системы;
- Отказаться в полном объёме от вредных привычек;
- Не допускать незапланированной беременности, которая ведёт к абортам.
Если просматривается генетическая расположенность, регулярная консультация и наблюдение у специалиста обязательны. Рак – серьёзное заболевание, не стоит относиться к нему пренебрежительно.
Вероятность рецидива
Поскольку саркома матки и шейки отличается злокачественностью, для своевременного выявления новой опухоли скрининг организма проводят каждые 6 месяцев. Рецидивы бывают многократно, а разновидность образования редко влияет на их частотность. Повторно онкоболезнь другой локализации диагностируют у 50―60% прооперированных. К причинам относят не выявленную метастазу, сохранение в жизни провоцирующих факторов.
Вероятность рецидивов после комплексного лечения стадии:
- I a – раз в 5―18 лет;
- I b – спустя 2―4 года;
- II―III – многократно с ремиссией длинной 1.5 года;
- IV – в первые полгода.
Справка! Прогноз излечения зависит от единовременного удаления всех дочерних сарком. Полное выздоровление единично и относится к ряду исключений.
Типы саркомы матки
Саркома матки склонна к быстрому росту и распаду. Заболеть может женщина любого возраста, в том числе и девочки до начала периода полового созревания. В постменопаузе риск развития саркомы слегка повышается. Нередко болезнь сочетается с саркомой влагалища.
В зависимости от морфологической формы выделяется:
- стромальная саркома;
- мезодермальная;
- лейомиосаркома;
- карциносаркома.
Если болезнь диагностирована в раннем детском или подростковом возрасте, речь идет о ботриоидной саркоме. В редких случаях она может развиться даже у новорожденных. Иногда ботриоидная саркома выступает наружу из влагалища. Это становится основным поводом для обращения к врачу.
Саркома развивается быстрее обычной злокачественной опухоли независимо от того, какой орган она поражает. Синовиальная саркома развивается из оболочки суставов, остеогенная – из костной ткани, саркомы внутренних органов — из мышечной или жировой ткани.
Наблюдение после лечения
Пациентки после операции должны контролировать свое состояние здоровья. Важное место здесь занимают профилактические меры.
- Регулярное посещение кабинета гинеколога;
- Исключение абортов;
- Своевременная реализация репродуктивной функции;
- Прием гормонов при согласовании с доктором;
- Прохождение УЗИ.
Внимание! При появлении неприятных симптомов нельзя заниматься самолечением! Необходим осмотр у гинеколога.
Таким образом, саркома яичника – тяжелое онкологическое заболевание, сама опухоль растет очень быстро наряду со сменой стадий патологического процесса. Значение имеет устранения причин появления новообразования.
Саркома яичника – онкологическое заболевание. Данный вид рака характеризуется быстрым прогрессированием в связи с высокой степенью злокачественности опухоли. Существует несколько типов сарком, отличающихся строением и скоростью роста. Все они способны быстро метастазировать, в том числе в отдаленные органы.
Причины развития заболевания
Механизм зарождения саркомы изучен недостаточно хорошо. Факторами, располагающими к развитию злокачественной опухоли, являются:
- эндометриоз – патологическое разрастание железистой ткани эндометрия;
- эндометрит – острое или хроническое воспаление эндометрия;
- полипы – доброкачественные образования в полости матки, образовавшиеся из-за гиперплазии эндометрия;
- миома – доброкачественная гормональнозависимая опухоль матки, произрастающая из гладкомышечной ткани;
- фиброма – доброкачественное образование из соединительной ткани.
В половине всех выявленных случаях саркомы перерождение доброкачественных клеток в злокачественные начинается именно в очаговых узловых образованиях – миомах и фибромах.
Еще интересней:
Эффективные уколы от простатита
Является ли дюфастон гормональным средством
В группу риска входят женщины, перенесшие аборты, диагностические выскабливания, страдающие от нейроэндокринных нарушений. Значение имеет также фактор наследственности и наличие вредных привычек.
Симптомы
На ранних стадиях могут возникать незначительные признаки, сходные с проявлениями множества других гинекологических заболеваний:
- увеличение количества белей;
- болезненные менструации;
- боли внизу живота.
По мере развития саркомы отмечаются нарушения менструального цикла. Он укорачивается, менструации становятся обильными, у ежедневных выделений появляется резкий гнилостный запах. Женщину беспокоят боли внизу живота. Симптоматика зависит от места локализации новообразования и темпа его роста.
Саркома на поздних стадиях сопровождается резкой потерей веса, анемией, состоянием сильной слабости. Нередко развивается асцит – накопление экссудата в брюшной полости.
Если опухоль дала метастазы в легкие, наблюдается плеврит – воспаление серозной оболочки легких, при метастазировании в печень появится желтуха. Конкретные симптомы зависят от того, какой орган будет поражен метастазами. Это могут быть яичники, влагалище, лимфатические узлы.
Рак 3 и 4 степени сопровождается выраженным болевым синдромом. Чтобы избавиться от него, врачи используют анальгетики, мягкие опиоиды, на последних стадиях – сильнодействующие опиоиды.
Лечение рака яичников
Хирургическое лечение
Операцию считают основным методом лечения рака яичников.
Крупномасштабная лапаротомия с проведением большого срединного разреза, распространяемого выше области пупка, позволяет хирургу-онкологу выполнить две задачи:
- подтвердить диагноз и оценить стадию опухоли;
- уменьшить массу опухоли до 1 см в диаметре.
После такой операции, что называется оптимальная процедура циторедукции, качество жизни у больных повышается. При этом больными легче переносится последующая химия — терапия при раке яичников.
Также в случае наличия онкоопухоли, лечение проводится надвлагалищной ампутацией или радикальным удалением матки, придатков и большого сальника. Полностью удаляют матку при наличии сопутствующей патологии в шейке матки со стороны влагалища.
При раке одного яичника придатки матки удаляют с двух сторон потому, что в патологический процесс позднее может быть вовлечен второй яичник. Сальник удаляют, поскольку метастазы могут поражать его в первую очередь.
Во время проведения операции очень важна экспресс-биопсия, поскольку хирург-онколог владеет достоверной информацией о характере и структуре новообразования. При значительном распространении опухоли лечение рака яичников сначала проводят химиотерапией, затем оперируют. При метастатических опухолях проводится только операция, поскольку они не реагируют на химию и облучение.
Информативное видео: как лечить рак яичников?
Химиотерапия
Чаще для проведения химии пользуются препаратами платины, Циклофосфаном, Таксолом, Метотрексатом, Лофеналом, Фторурацилом и иными цитостатическими препаратами.
Читайте здесь: Как отличить родинку от меланомы и что влияет на перерождение невуса?
Первичная химиотерапия проводится:
- Комбинацией препаратов Паклитаксела и Цисплатина:
препараты вводят даже при лечении поздних стадий. Лечение рака яичников 3 стадии и 4-й может проводиться шестью курсами Паклитаксела (135 мг/м при 24-часовом вливании), комбинируя с Цисплатином (75 мг/м) или шестью курсами Циклофосфамида (750 мг/м) с Цисплатином (75 мг/м). Ремиссия после применения лечения может составить 60-73%.
Исследования показали, что при раке яичника лечение эффективнее проводить именно комбинацией Паклитаксела и Цисплатина, чем Циклофосфамидом с Цисплатином, поскольку возникает меньше побочных эффектов в виде алопеции, нейтропении и аллергических реакций.
- Комбинацией препаратов Паклитаксела и Карбоплатина:
при исследованиях больным даже на поздних стадиях наращивали дозы. Чтобы найти схему лечения, менее токсичную, чем схему с Паклитакселом и Цисплатином, и обозначить дозы МПД (максимально переносимые), чтобы определиться с комбинацией Паклитаксела и Карбоплатина.
Учеными была принята формула Кальверта для расчета дозы Карбоплатина индивидуально каждой больной:
Доза (мг)= (необходимая AUC) х (СГФ + 25), где:
- дозировка в мг;
- СГФ – скорость гломерулярной фильтрации;
- AUC – значение площади под кривой для Карбоплатина.
Самой безопасной и эффективной дозой теперь считается комбинация трехчасового вливания этих препаратов в амбулаторных условиях:
- 6 курсов Паклитаксела в дозе 175 мг/м;
- 6 курсов Карбоплатина до достижения AUC= 7,5;
- повторяют курсы через 21 день.
Продвинутым методом лечения рака яичников является химиотерапия высокими дозами и при множественных курсах (в среднем 2-4), чтобы предупредить метастазы и рецидивы. При этом трансплантируется аутологичный костный мозг или периферические стволовые клетки.
Лечение проводят:
- препаратами Серотонина;
- Лейкогеном, стимулирующим лейкопоэз;
- Батиолом, Натрия нуклеинатом.
Видео: химиотерапия при рака яичников
Лучевая терапия
В качестве самостоятельного метода лучевую терапию не проводят, поскольку эффект будет небольшим. Ее комбинируют с операциями и химиотерапией.
Широко используют подвижную технику облучения с помощью методики подвижных полей или смещающихся полос:
- область живота делят на 3 равные поперечные полосы. Нижняя должна покрывать весь таз, а верхняя и средняя – полость брюшины;
- верхние полосы разделяют на 3 маленьких сегмента. При этом латеральные два сегмента верхней полосы и центральный сегмент средней полосы облучаются одновременно. А два латеральных сегмента средней полосы и центральный сегмент верхней полосы также облучаются одновременно;
- секция снизу, что покрывает малый таз, облучается вся, поскольку у нее лучше толерантность. Ежедневно применяют дозу 4 Гр (по 2 Гр спереди и сзади), всего за 10 фракций на живот – 40 Гр, на малый таз – за 12 фракций – 48 Гр.
В ряде клиник используют для введения внутрь брюшины радиоактивное коллоидное золото (198Au) и фосфор (32P). Такое облучение проводят после операций на 1-3 стадиях, при размере диаметра опухолевых остатков до 2 см. Или преследуется паллиативная цель при 3-4 стадии рака, если обнаружили обширную диссеминацию опухоли по всей брюшине и еще в сопровождении асцита. При ранних стадиях такое облучение не проводят из-за высокой частоты осложнений: спаек, непроходимости и некроза кишек. К тому же добавляется высокая радиационная нагрузка на медперсонал.
Другие методы лечения
Гормонотерапия является вспомогательным методом лечения. В постменопаузе назначают больным Тестостерона пропионат внутримышечным введением – по 50 мг в течение 2-х месяцев. Затем больные принимают Метилтестостерон (под язык) – по 30 мг/сутки, снижая дозу до 10 мг/сутки. К гормонотерапии подключают лечение препаратами: андрогенами, прогестинами, эстрогенами, кортикостероидами.
Лечебные препараты по своей химической структуре разделяют на группы.
Их шесть:
- алкилирующими хлорэтиламинами и этиленаминами из первой группы (Циклофосфаном, ТИО-ТЭФ, бензо-ТЭФ, Сарколизином) добиваются химических реакций с биологически активными составляющими онкоклетки (белками, НК и др.) за счет алкильной группы (СН 2-й группы). Благодаря этой реакции происходит нарушение обмена веществ и гибель клетки;
- антиметаболитами из второй группы (Метотрексатом, 5-фторурацилом, Фторафуром, 6-меркаптопурином) блокируются в клетке нормальные биохимические процессы. При их введении в организм нарушается синтез ДНК в онкоклетке, и она погибает;
- противоопухолевыми антибиотиками из третьей группы (Актиномицином Д, Адриамицином, Брунеомицином) нарушают синтез ДНК и РНК;
- прочие средства против опухоли составляют пятую группу, например, Миелосан, L-acпарагиназа;
- к шестой группе относится лечение рака яичников народными средствами и растительного происхождения: Колхамином, Винбластином, Винкристином – ядами, что блокируют митозы клеток. К ядам относится также аптечная настойка болиголова. Она ядовита, и ее нужно принимать по схеме согласно инструкции.
Лечится ли рак яичников у женщин на 4-й стадии?
Методы лечения рака яичников совершенствуются, поэтому на поздних стадиях вводятся процедуры, позволяющие улучшить качество жизни больных и продлить их жизнь. Они могут сохранять трудоспособность и общаться с родными и близкими.
Лечение рака яичников 4 стадии скорее паллиативного и симптоматического характера при наличии обширного опухолевого поражения любой локализации и при отдаленных метастазах.
Требуется выполнить следующие задачи:
- ограничить распространение опухоли;
- уменьшить темп роста образования и задержать прогрессирование онкопроцесса;
- сохранить функцию систем и органов;
- провести профилактику осложнений, угрожающих жизни: инсульта, инфаркта и тромбоэмболии.
Также поддерживающая терапия проводится новыми методами:
- индивидуальными противоопухолевыми вакцинами;
- моноклональными антителами;
- радиоэмболизацией;
- химиоэмболизацией;
- радиочастотной аблацией.
Диагностика
Очень важно отличить саркому матки от доброкачественных новообразований. Обратиться к врачу обычно заставляет появление неприятных симптомов. Гинеколог проводит следующую диагностику:
- влагалищное исследование с помощью зеркала. Осмотр позволяет выявить, что у шейки матки появляется синюшный оттенок, она отекает и увеличивается в размере. В редких случаях на ней обнаруживается развивающийся саркоматозный узел. Также врач исследует состояние придатков;
- на УЗИ будет установлена неоднородная эхогенность матки, ее деформация, наличие некротизированных узлов;
- аспирационная биопсия эндометрия – гистологическое исследование тканей.
Также при подозрении на эндометриальную саркому могут назначить гистероскопию или диагностическую лапароскопию.
Для выявления метастатических узлов проводят обследование, включающее в себя назначение КТ или МРТ, УЗИ и рентгенографию. До получения полной диагностической картины врач не может делать окончательных прогнозов.
Рассказ пациента израильской клиники
«В 1965 году я пришел в одну из израильских больниц с диагнозом « десмоидный фиброматоз «. Это вид саркомы. Я занимался спортом, и когда я бросал мяч – либо когда меня толкали в правый бок, – было очень больно. Потом в подмышке выросла опухоль. Специалисты произвели биопсию, и когда они узнали результаты, меня немедленно стали готовить к операции в одной из лучших израильских больниц, которая тогда специализировалась на этом виде опухолей. Спустя 2 недели меня прооперировали. Этот факт оказал огромное влияние на мою жизнь. Меня спасло направление в специализированное учреждение.
Нужно сохранять присутствие духа в любой ситуации. Конечно, будет и плохое, но оно представляет собой лишь очередную возможность увидеть хорошее.
Мой совет таков: не сдавайтесь, воспринимайте жизнь как дар – и пользуйтесь им. Я всю жизнь руководствовался этим принципом. Благодаря ему и мастерству врачей болезни отступила навсегда: за все 50 лет у меня не было рецидивов».
В сентябре 2020 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.
За пять лет до того, как мне поставили диагноз, я тренировалась четыре раза в неделю и была в отличной форме. Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
В течение месяца у меня также была постоянная диарея. Мои врачи не нашли ничего плохого.
В начале 2020 года я воспользовалась советом врача и сделала колоноскопию. Я никогда этого не делала до этого. Мой доктор показал мужу, и мне изображение толстой кишки. На изображении были видны два полипа. Врач указал на первое место на моей толстой кишке, заверив нас, что беспокоиться не о чем. Затем он указал на другое место и сказал нам, что, по его мнению, есть подозрение на рак. Во время процедуры он сделал биопсию, и ткань была проанализирована.
В 2011 году у меня начался кислотный рефлюкс. Это было неудобно и тревожно, поэтому я пошел к нашему семейному врачу для обследования. Во время визита он спросил меня, когда я в последний раз проверял свой антиген пса, рутинный тест, который многие мужчины делают, чтобы проверить возможные признаки рака простаты. Прошло около трех лет с тех пор, как я делал этот тест, поэтому он добавил его к моему визиту в тот день.
Моя история начинается с онемения. Однажды в 2012 году три пальца на моей левой руке внезапно потеряли чувствительность. Я сразу же записался на прием к врачу. К тому времени, когда врач меня смог принять, уже все прошло, но жена убедила меня все-таки пойти на консультацию. У меня был рентген, чтобы увидеть, есть ли какие-либо признаки повреждения позвоночника, возможно, от вождения грузовика. Когда на пленке появились какие-то.
Зимой 2010 года, когда мне было 30 лет, я почувствовала внезапную боль в правом боку. Боль была резкой и началась без предупреждения. Я сразу же отправилась в ближайшую больницу.
Врач получил результаты моего анализа крови, и он увидел, что мой уровень лейкоцитов был чрезвычайно повышен. Врач и другие, кто видел эти результаты, были встревожены и попросили гинеколога по вызову приехать ко мне сразу же.
Около трех лет я боролся с прерывистым кашлем. Он появлялся зимой и исчезал к весне, а потом я забывал о нем. Но осенью 2014 года это произошло раньше. В октябре моя жена позвонила местному пульмонологу. Первая встреча нам назначили через три месяца.
. В онкоцентре Ихилов мы встретились с торакальным хирургом. Решили полностью удалить узелок.
Прогноз и профилактика
Пятилетняя выживаемость зависит от стадии, на которой было обнаружено заболевание:
- на первой стадии она достигает 46-47%;
- на второй 43-44%;
- на третьей не более 40%;
- на 4 стадии лишь 10%.
Имеет значение возраст пациентки, выбранная тактика лечения, состояние иммунной системы организма. Относительно благоприятной можно считать ситуацию, когда эндометриальная саркома образовалась из фиброматозного узла и процесс метастазирования еще не начался.
Профилактика заболевания заключается в своевременной диагностике нейроэндокринных патологий:
- несахарный диабет;
- болезнь Иценго-Кушинга;
- синдром персистирующей галактореи-аменореи.
Необходимо 1 раз в 6–12 месяцев проходить профилактические осмотры у гинеколога. Это позволит на ранней стадии выявить заболевания, поражающие эндометрий матки:
К врачу следует обращаться незамедлительно при появлении следующих симптомов:
- острые и тянущие боли внизу живота;
- выделения с неприятным запахом;
- межменструальные кровотечения.
Также следует подобрать для себя оптимальный и максимально надежный метод контрацепции. Это позволит избежать абортов и связанных с ними осложнений.
Саркома матки — опухоль сравнительно редкая. Составляет 2-6% по отношению к злокачественным опухолям матки и 1% ко всем злокачественным опухолям гениталий. К саркомам относятся все неэпителиальные злокачественные опухоли матки. В клинической практике наиболее часто встречаются лейомиосаркома, эндометриальная саркома, карциносаркома (смешанная гомологическая мезодермальная опухоль) и смешанная (гетерологическая) мезодермальная опухоль.
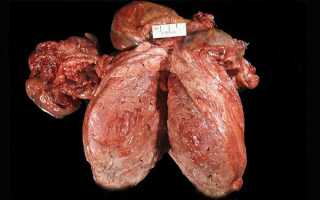
Лейомиосаркома
Лейомиосаркома — наиболее частая форма саркомы тела матки, возникает из элементов гладкой мускулатуры матки, часто сочетается с миомой матки. Частота озлокачествления миомы матки составляет 0,13-0,81%. Средний возраст больных 43-53 года. Опухоль располагается в основном интрамурально, реже — субмукозно и субсерозно. Лейомиосаркома может развиваться в неизмененной матке или в любой части фиброматозного узла, чаще — в его центре. Макроскопически: размягчение и отек ткани, неоднородная консистенция и окраска, кровоизлияния и некрозы. Опухоль диссеминирует по висцеральной и париетальной брюшине, но метастазирует преимущественно гематогенно. Отдаленные метастазы чаще всего выявляются в легких, реже — в печени, костях и во влагалище.
Эндометриальная саркома матки
Эндометриальная саркома матки встречается в основном у женщин 45-50 лет, примерно в 30% случаев возникает в постменопаузе; представляет собой опухоль, внешне напоминающую экзофитную форму аденокарциномы эндометрия, чаще встречаются ограниченные полиповидные узлы на широком основании. Эндометриальные стромальные саркомы образованы однотипными клетками, напоминающими нормальные клетки стромы эндометрия. В зависимости от числа митозов, распространения на сосуды и прогноза выделяют три типа эндометриальных сарком: эндометриальный стромальный узелок, эндометриальная стромальная саркома низкой и высокой степени злокачественности. При эндометриальной саркоме низкой степени злокачественности к моменту постановки диагноза у 40% больных опухоль уже распространилась за пределы матки, однако в 60-70% случаев она еще не вышла за пределы малого таза. Диссеминация по брюшине верхнего отдела брюшной полости, метастазы в легкие, печень и лимфатические узлы при эндометриальной стромальной саркоме низкой степени злокачественности наблюдаются редко. Дополнительным методом диагностики этого заболевания является проточная цитометрия: наличие менее 10 митозов в 10 полях зрения при большом увеличении микроскопа, диплоидность и низкий пролиферативный индекс указывают на более благоприятное течение заболевания. Эндометриальная стромальная саркома высокой степени злокачественности отличается крайне агрессивным течением, гематогенным метастазированием и неблагоприятным прогнозом. Число митозов соответствует более 10 в 10 полях зрения при большом увеличении микроскопа.
Карциносаркома
Карциносаркома — наиболее редкая неэпителиальная злокачественная опухоль матки. Обязательным признаком этой опухоли является сочетание двух компонентов: эпителиального и мезенхимального. Эпителиальный компонент обычно представлен аденокарциномой, а мезенхимальный или напоминает нормальную строму эндометрия (гомологическая карциносаркома), или представлен опухолью из тканей, в норме отсутствующих в матке: хрящевой, костной, поперечнополосатых мышц (гетерологическая саркома). Скорее всего, карциносаркомы развиваются из полипотентных стволовых клеток стромы эндометрия. Макроскопически имеет вид крупных полипообразных узлов темно-красного цвета, выполняющих полость матки, врастающих в миометрий. В большинстве случаев карциносаркома возникает в постменопаузе, средний возраст составляет 62 года. Нередко у больных карциносаркомой имеются ожирение, сахарный диабет, артериальная гипертензия. От 7 до 37% больных в прошлом получали дистанционную лучевую терапию на область малого таза. Карциносаркома часто метастазирует в яичники, лимфатические узлы, легкие, печень, диссеминирует по брюшине. Диссеминация аналогична таковой при раке тела матки, однако развивается гораздо быстрее. Карциносаркома отличается крайне агрессивным течением. Метастазы в тазовые лимфатические узлы и опухолевые клетки в смывах из брюшной полости выявляются на ранних стадиях заболевания.
Формы и вид рака — классификация
Чтобы определить рак яичников, патологическая анатомия каждого вида и формы, признаки и способы появления включаются в классификацию.
Виды рака:
- первичный рак представлен в виде небольших плотных бугристых новообразований поражает оба яичника, чаще у женщин до 30 лет. По морфологической структуре – это эпителиальный рак яичников (или железистый), поскольку его очаг состоит из плоского эпителия;
- вторичный рак, развивается, как следствие перерождения серозных доброкачественных кистом, либо слизистых псевдомуционных кистом, либо замаскоподобных тератоидных кистом в онкогенные. Чаще всего злокачественными становятся серозные кистомы. В их полости много места занимают папиллярные разрастания, которые напоминают цветную капусту. Проявляется вторичный рак в возрасте 40-60 лет;
- метастатический это следствие распространения раковых клеток (метастазов) током крови или вдоль лимфатических сосудов к яичникам от других онкобольных органов, чаще из желудка. Рак быстро развивается, чаще в двух яичниках, и причиняет тяжелые страдания больной. Опухоль распространяется на брюшину и формирует бугристые узлы;
- цистаденома папиллярная злокачественная представляет собой кисты с наличием многочисленных папиллярных выростов. На фоне асцита от цистаденомы распространяются узелки метастазов на другие органы.
Формы рака
Реже встречается рак:
- муцинозный;
- серозный;
- гранулезоклеточный;
- аденобластома;
- светлоклеточный (мезонефроидный);
- дисгерминома;
- тератокарцинома;
- опухоль Бреннера;
- стромальные опухоли;
- саркома;
- аденокарцинома;
- карцинома.
Гранулезоклеточная опухоль или муцинозный рак яичника проявляется позднее 60 лет. Макроскопически он представляет собой многокамерную кистозную или кистозно-солидную опухоль, внутреннюю капсулу которой выстилает слизеобразующий эпителий. Фоном развития гигантской опухоли в одном (или двух – в 10-30%) яичнике становятся доброкачественная или пограничная муцинозная киста. Опухоль растет на длинной ножке, что часто перекручивается.
Серозный рак яичников характерен массивным канцероматозом и различной степенью дифференцировки клеток опухоли, т.е. переродившиеся онкогенные, клетки эпителия развивают серозный рак. Откуда и как они попадают в яичник, до сих пор медики не могут выяснить. В классификации подразделяется несколько разновидностей серозного рака для того, чтобы подобрать оптимальные дозы для облучения.
Читайте здесь: Рак легкого
Имеется:
- аденокарцинома яичников;
- аденокарцинома папиллярная;
- поверхностная карцинома яичников;
- аденофиброма;
- цистаденофиброма;
- папиллярная серозная кистома (или цистаденома).
Самым агрессивным вариантом серозного рака является аденокарцинома, поражающая оба яичника. Клетками вырабатывается серозная жидкость, подобная жидкости, что выделяет эпителий труб матки. Гигантская опухоль состоит из многокамерной кистозной структуры. При быстром росте она прорастает через капсулу, проникает в другие органы и развивает метастазы.
При поражении большого сальника, выполняющего защитную и функцию амортизатора, кровеносная и пищеварительная система поражается метастазами. Работа этих систем нарушается, усугубляя состояние больных женщин. Метастазы на фоне развивающегося асцита (водянки) распространяются по различным слоям брюшной полости.
| Вариант аденокарциномы | Возраст пациентки | Выживаемость на протяжении 1 года | Выживаемость на протяжении 3 лет | Выживаемость на протяжении 5 лет |
| Серозная | до 35 | 87,3 % | 51,1 % | 41,7 % |
| Муцинозная | 36-50 | 86,5 % | 68,1 % | 68 % |
| Эндометриоидная | 51-65 | 77 % | 46,4 % | 41,7 % |
| Светлоклеточная более | более 65 | 8, % | 60 % | 59,9 % |
| Недифференцированная | 35-65 | 60 % | 33,3 % | 33,2 % |
Саркома яичника относится к злокачественным новообразованиям, состоящим из элементов соединительной ткани.
Характерна саркома:
- односторонним развитием;
- быстрым ростом;
- неровной поверхностью;
- мягкой консистенцией;
- кровоизлияниями и распадом.
Бывает саркома веретеноклеточной, круглоклеточной, мелкоклеточной и иной формы. Круглоклеточная саркома сходна с вторичным раком в связи с метастазами из пораженной матки. Вскоре данная форма саркомы также начинает метастазировать. После проведенного УВЧ, КТ и МРТ избавляются от саркомы тотальным хирургическим удалением матки, ее придатков без учета возраста женщины. Затем проводится облучение.
Клиника саркомы матки
Ведущим симптомом являются маточные кровотечения различной длительности и интенсивности. Они наиболее характерны для больных с эндометриальной саркомой, смешанной мезодермальной опухолью и карциносаркомой. При лейомиосаркоме этот симптом выражен несколько меньше и зависит от локализации опухоли. Далее следуют симптом быстрого роста опухоли (чаще при лейомиосаркоме) и болевой синдром, выраженный при всех гистологических типах. Слабость, похудание, длительная субфебрильная или гектическая температура, анемия, не связанная с обильными кровотечениями, — признаки распространенного процесса. Метастазируют саркомы гематогенным и лимфогенным путем или прорастают смежные органы. Лейомиосаркомы в миоме растут медленнее и метастазируют позднее. Для лейомиосарком характерно гематогенное метастазирование в основном в легкие, печень, влагалище и кости. Для остальных видов сарком характерны исключительно быстрые темпы профессии первичной опухоли и ее метастазирование в лимфатические узлы, яичники и отдаленные органы. При поражении яичников, париетальной брюшины и сальника наблюдается асцит, т.е. течение напоминает клиническую картину рака тела матки.
Стадии и процесс метастазирования
Стадию различают на основании распространения опухоли, обширности поражения метастазами. Ориентировка на клинико-анатомическую классификацию помогает быстро подобрать методы лечения.
Важно! Надо выявить все опухолевые очаги с незамедлительным их удалением. Саркома вновь может «прорасти» в любом органе или кости, если после лечения останутся патологические клетки.
Стадии поражения шейки/тела матки и их диагностические признаки:
| Общий класс | Степень прогрессирования | Примечание |
| Первая | I a | Очаг маленький, не нарушает функции матки, расположен в одном слое шейки/стенки органа |
| I b | Саркома распространяется вглубь мышечного и слизистого слоя | |
| Вторая | II | Опухоль охватывает маточную шейку и стенку, перешеек |
| Третья | III a | Метастазы выявляют в придатках, новообразование выпячивается наружу матки |
| III b | Опухолевые очаги и инфильтрат возникают на влагалище, в паховых лимфоузлах, околоматочной клетчатке (параметрии), сосудах | |
| III c | Маточный нарост касается смежного органа | |
| Четвертая | IV a | Образование прорастает в мочевом пузыре, яичниках и/или нижнем отделе ЖКТ |
| IV b | Очаги саркомы обнаруживают в отдаленных областях организма и лимфоузлах |
Метастазы начинаются уже в первой стадии. При поражении тела или шейки матки преимущественно разносятся кровью к ближним структурам мочеполовой системы и кишечника. Онкологические клетки выделяются из материнской опухоли, а потом из каждого дочернего образования. Новые очаги также становятся первичными саркомами пораженного органа, лимфоузла, сосуда.
Диагностика саркомы матки
Раннему выявлению лейомиосарком, часто сочетающихся с миомами или развивающихся в них, способствует проведение регулярной диспансеризации больных с миомой матки, особенно быстрорастущей, у женщин в пре- и постменопаузе. Остальные виды сарком, а также субмукозно расположенные лейомиосаркомы могут быть выявлены в ранних стадиях при цитологическом исследовании эндометриальных аспиратов у женщин с эндокриннообменными нарушениями и миомой матки. Довольно часто саркомы матки являются неожиданной находкой в удаленных опухолях. Целесообразно применение гистероскопии или гистерографии с последующей прицельной биопсией. При всех гистологических типах сарком обязательно исследование мочевыводящих путей (экскреторная урография, радиоизотопная ренография). С целью исключения отдаленных метастазов необходимы рентгенография органов грудной клетки, ультразвуковая томография органов брюшной полости и забрюшинных лимфатических узлов, по показаниям — ректоскопия, цистоскопия, сканирование костей.
Причины или факторы риска возникновения онкологии яичников у женщин
Основные причины возникновения рака яичников у женщин заключаются в следующем:
- бесконтрольный прием противозачаточных препаратов;
- поздние первые родах;
- отказ от грудного вскармливания;
- отсутствие беременности, родов и качественного лечения бесплодия и воспалений;
- многочисленные аборты и выкидыши;
- наличие кист, доброкачественных опухолей, хронических воспалительных процессах яичников.
Самыми частыми факторами риска, повышающими вероятность развития онкогенной опухоли, становятся:
- возраст после 60-65 лет при наступлении климакса;
- периоды менструации: начало – до 12 лет, прекращение – после 50 лет;
- препараты для зачатия ребенка, если они не достигли ожидаемого эффекта и беременность не наступила;
- семейная предрасположенность по женской линии со стороны обоих родителей и генетические изменения;
- онкология молочной железы;
- применение талька с целью подсушивания области промежности, поскольку порошок содержит асбест;
- длительное применение эстрогенов для заместительной терапии во время менопаузы.
Лечение саркомы матки
Лечение проводится с учетом гистологического типа опухоли и степени распространения процесса (классификация Figo, как при раке тела матки). При леиомиосаркоме на 1-м этапе лечения производится экстирпация матки с придатками. При выполнении ранее нерадикальной операции (саркома выявлена в узле миомы после консервативной миомэктомии или надвлагалищной ампутации матки) показана релапаротомия — экстирпация культи шейки матки и/или удаление придатков матки. Последние можно сохранить только больным детородного возраста при локализации опухоли в миоматозном узле. При I-II стадях и при наличии неблагоприятных прогностических факторов (размер опухоли более 5 см, наличие некрозов в опухоли, число митозов более 15 в 10 полях зрения, глубокая инвазия опухоли в миометрий) показана адъювантная химиотерапия: адриамицин — 30 мг/в/в 2 раза в неделю в течение 3 нед. или 60-75 мг/м2 1 раз в 3 нед. или 30 мг/м2 в/в с 1-го по 3-й дни каждые 3 недели; фарморубицин — 100 мг/м2 в/в 1 раз в 3 нед. При III-IV стадиях более эффективна комбинированная лекарственная терапия: Послеоперационное облучение больным с лейомиосаркомой проводится крайне редко (только при распространенном процессе) в связи с низкой радиочувствительностью этой опухоли. При эндометриальной стромальной саркоме лечение также целесообразно начинать с операции. Предпочтительный объем операции — расширенная экстирпация матки с придатками. Дальнейшее лечение зависит от степени злокачественности опухоли. При эндометриальной саркоме низкой степени злокачественности эффективна послеоперационная лучевая терапия (наружное облучение малого таза). Ее проводят также при наличии остаточной опухоли в малом тазу и при рецидивах (как при раке тела матки), так как этот вид сарком рецидивирует местно. При рецептороположительных опухолях — адъювантная гормонотерапия гестагенами по 500 мг в/м или per os 2 раза в неделю длительно. При эндометриальной стромальной саркоме высокой степени злокачественности показано комплексное лечение: после операции и лучевой терапии целесообразно проведение нескольких курсов химиотерапии по схеме САР: цисплатин — 100 мг/м2 в/в 1-й день; доксорубицин — 45-60 мг/м2 в/в 1-й день; циклофосфан — 600 мг/м2 в/в 1-й день. Прогестагены при этой опухоли неэффективны. При лечении карциносаркомы 1 стадии на 1-м этапе выполняется экстирпация матки с придатками и лимфаденэктомия + удаление большого сальника. В послеоперационном периоде проводится наружное облучение малого таза. При II стадии целесообразно произвести расширенную экстирпацию матки с придатками. В послеоперационном периоде — сочетанное лучевое лечение. При выявлении прогностически неблагоприятных факторов (размер опухоли более5 см, гетерологический вариант опухоли, глубокая инвазия миометрия) целесообразно проведение адъювантной химиотерапии по схеме САР. При распространенных стадиях, при невозможности выполнения операции — сочетанная лучевая терапия и комбинированная лекарственная терапия. Длительность лечения (количество курсов) определяется полученным эффектом. Задача химиотерапии — достижение максимального эффекта.
Примечания
- ↑ 12Andrew E Green. Ovarian Cancer (англ.). Medscape. Проверено 9 октября 2020.
- Никогосян С. О., Кузнецов В. В. Современная диагностика рака яичников // Российский онкологический журнал. — 2013. — № 5.
- Руководство для врачей «The Merck Manual», раздел 18. Акушерство и гинекология. Глава 241. Новообразования в гинекологии
- ↑ 123456789 Ленинградский областной онкологический диспансер
- Viviana Rivera-Varas. Breast Cancer Genes and Inheritance (англ.) (1998). Проверено 24 ноября 2013.
- Рак яичников. Пер. с англ. Н. Д. Фирсовой (2017).
- ↑ 12 Рак яичников на сайте об Онкологии
- Eierstockkrebs — Früherkennung, Diagnose und Krankheitsverlauf //onkologie.hexal.de
- Трансплантация яичников эффективна и безопасна для больных раком (рус.). Euroonco. Проверено 9 октября 2020.
- Ovarian transplants prove safe and effective for cancer patients (англ.). Medicalnewstoday (7 October 2015). Проверено 9 октября 2020.
- American Cancer Society. Survival rates for ovarian cancer, by stage. American Cancer Society (5 августа 2014).
[1] О выживаемости пациентов, больных раком яичника, на разных стадиях заболевания.
Выживаемость, прогноз при саркоме матки
5-летняя выживаемость при лейомиосаркоме составляет 20-63%: при числе митозов менее5 в 10 полях зрения при большом увеличении микроскопа 5-летняя выживаемость составляет 98%, при 5-10 митозах — 42%, при наличии 10 и более митозов в 10 полях зрения — 15%. Среди других неблагоприятных факторов следует отметить выраженную атипию ткани опухоли, участки некроза, опухолевые эмболы в сосудах, большие размеры опухоли, глубокую инвазию и распространение опухоли за пределы матки. Лейомиосаркома в миоматозном узле и отсутствие инвазии свидетельствуют о благоприятном прогнозе. При эндометриальной стромальной саркоме низкой степени злокачественности прогноз более благоприятный. Рецидивы возникают у 50% больных, в среднем через 5 лет после лечения. При рецидивах и метастазах возможны длительные ремиссии и даже излечение. При эндометриальной стромальной саркоме высокой степени злокачественности 5-летняя выживаемость составляет только 25%. При этом число митозов соответствует более 10 в 10 полях зрения. 5-летняя выживаемость при карциносаркоме составляет 20-30%. У 10% больных наблюдаются рецидивы заболевания, в остальных случаях — отдаленные метастазы. Основным прогностическим фактором считается степень распространения процесса на момент операции. При I стадии 2-летняя выживаемость составляет 53%, при II-III стадиях (переход на шейку матки, метастазы во влагалище, инфильтраты в параметрии) — 8,5%, а при IV стадии (отдаленные метастазы) — 0%.
Что нужно запомнить?
- Саркома тела и шейки матки отличается способностью раннего метастазирования.
- Симптомы дочерних очагов проявляются в разных зонах организма.
- Основной причиной считают травму матки, включая болезни с перфорацией ткани.
- Патология имеет 3 разновидности, которые отличаются патогенезом и прогнозом выздоровления.
- Неблагоприятный прогноз жизни дают врачи после начала метастазирования.
- Для выявления всех очагов проводят УЗИ и рентген либо томографию.
- Онкозаболевание лечат комплексными методами, включая операцию.
- После терапии благоприятный прогноз для 47% прооперированных пациенток.
- Рецидивы возникают у половины женщин, прошедших успешное лечение саркомы тела/шейки матки.
Используемые источники
- Ганцев Ш. X. Онкология. Учебник для студентов медицинских вузов. — 2-е издание, исправленное и дополненное. — Москва: Медицинское информационное агентство, 2006. — 488 с.
- Шайн А. А. Онкология. Учебник для студентов медицинских вузов. — Медицинское информационное агентство, 2004. — 544 с.
- Рак шейки матки : учеб.-метод. пособие / Т. М. Литвинова, С. Е. Шелкович. – Минск : БГМУ, 2013. – 58 с.
- https://www.cancer.org
- https://www.oncology.ru