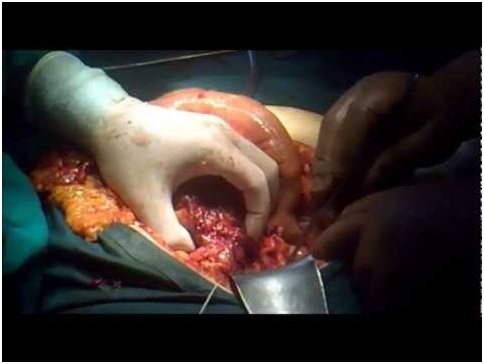
Виды лапаротомии
Существует несколько видов лапаротомии:
- продольная;
- косая;
- поперечная;
- угловая;
- комбинированные методики.
Нелишним будет рассмотреть каждую детально.
Продольная лапаротомия
Продольный вид используется в большинстве случаев. Существует несколько ее вариантов (верхняя, центральная, нижняя срединные и тотальная), но в гинекологии используется нижняя срединная. При этом разрез производится от пупка до лонного сочленения. Хирург видит репродуктивные органы после того, как произвели расширение.
Косая лапаротомия
В данном случае разрез производится вдоль дуг ребер, снизу брюшины или по связкам паха. С помощью такой лапароскопии делают операции на аппендиксах, желчных пузырях и селезенке. В гинекологии, таким образом, осматривают придатки.
Поперечная лапаротомия
Характеризуется горизонтальным рассечением. Вследствие этого может возникнуть грыжа, так как пересекаются прямые мышцы брюшной зоны. Данный способ используют при искусственном родоразрешении (кесарево сечение).
Угловая лапаротомия
Применяется нечасто. Обычно служит дополнением к продольной лапаротомии. После такого иссечения врач детально может рассмотреть состояние органа.
Комбинированная лапаротомия
Целесообразна во время обширного оперативного вмешательства, когда нужен доступ не только в один отдел. Какие будут делаться иссечения, зависит от диагноза и характера патологии. Обычно такая лапаротомия показано при операциях на надпочечниках, желудке, селезенке или печени.
Диагностическая лапаротомическая операция
В ходе манипуляции выполняется вскрытие брюшной полости с целью определения или верификация диагноза. Так называемая эксплоративная лапаротомия назначается редко. Показания к экстренному вмешательству:
- подозрение на острое заболевание, травму живота, когда невозможно удостовериться в их отсутствии другими методами;
- опухоли, язвы кишечника, осложненные хроническим кровотечением;
- абдоминальный туберкулез;
- гнойно-септические осложнения, перитонит;
- подозрение на предраковый процесс.
Способ проведения диагностической лапаротомии зависит от предполагаемой патологии:
- Внутренние кровотечения – на поврежденный сосуд накладывается зажим, после чего осуществляется его перевязка. В случае проникающей травмы проводится последовательный осмотр брюшинных органов.
- Перитонит – после вскрытия передней стенки живота удаляется экссудат. Затем последовательно осматриваются органы. Операция приобретает лечебный характер, заканчивается установкой дренажей.
- Злокачественный процесс – осматривается первичная опухоль, оценивается степень инвазии, затем осуществляется ревизия типичных областей метастазирования – лимфоузлы, печень, складка висцеральной брюшины. Подозрительные ткани забираются для проведения срочного гистологического исследования.
Противопоказания к операции
Не делается такая операция, если:
- присутствуют серьезные патологии сердца и легких;
- имеется сильное истощение;
- плохая свертываемость крови;
- есть шоковое или коматозное состояние;
- выпадают придатки и матка.
Имейте в виду! Если у женщины при обследовании нашли инфекционного или воспалительного характера заболевание, то хирургическое вмешательство откладывается до более благоприятного периода, а конкретно, до устранения сопутствующих патологий.
Травмы во время беременности и другие экстренные ситуации
Экстренная стоматологическая помощь беременной женщине оказывается в любые сроки гестации с учетом сопутствующей патологии и аллергологического статуса пациентки, под местной анестезией, и не представляет никакой опасности для женщины и здоровья малыша. А вот для планового лечения необходимо выбрать более оптимальные сроки, начиная с 16 недели, после окончательного формирования плаценты. Во время беременности строго противопоказана имплантация зубов.
Многие женщины во время беременности становятся довольно неловкими, особенно на последних месяцах, и это неизбежно повышает вероятность несчастных случаев. Им бывает нелегко справиться с непривычным весом и измененной осанкой, а приступы слабости или головокружения могут отвлечь внимание в самый неподходящий момент. В результате будущие мамы то и дело получают мелкие ушибы, кровоподтеки, вывихи и растяжения, а в некоторых случаях — серьезные травмы или переломы, требующие оперативного лечения.
Техника проведения процедуры
До операции за несколько дней больная проходит диагностику, которая подтвердит диагноз и исключит все противопоказания к предстоящей процедуре.
Женщина проходит:
- ультразвуковое исследование;
- гистероцервикоскопию;
- исследование на гистологию;
- КТ и МРТ (при необходимости, если диагностирован рак).
Кроме всего вышеперечисленного нужно сдать общие анализы мочи и крови.
Непосредственно перед лапаротомией нельзя есть. Вечером делается клизма. Проходит хирургическое вмешательство под общей анестезией. Для успешного введения в медикаментозный сон, за день до операции с больной беседует анестезиолог и подбирает подходящий препарат.
Когда женщина уже находится под наркозом, врач начинает обрабатывать антисептиком всю область, которая будет иссекаться.
- В зависимости от диагноза делается соответствующий разрез.
- Первое, что разрезается – кожные покровы, потом подкожно-жировая клетчатка.
- Чтобы была хорошая видимость, и не было обширной кровопотери, сосуды фиксируются зажимами, рана просушивается.
- При помощи хирургических инструментов рана раскрывается. При необходимости отводят и края мышечной ткани.
- Потом хирург рассекает брюшную зону. Если там находится какая-либо жидкость, то она начинает фонтаном бить наружу. Для устранения этого, специальным отсосом все высасывается.
- После иссечения всех слоев ставится расширитель.
- Происходит осмотр внутренних органов.
- Когда патология видна, делается операция. При невозможности сохранить орган, его удаляют.
- В конце устанавливают дренажи и ушивают все ранее рассеченные ткани.
Во время хирургического вмешательство больная ничего не чувствует, так как находится в медикаментозном сне. Когда будет выходить из наркоза, может чувствоваться головокружение, тошнота и слабость, но все сугубо индивидуально. Длительность операции зависит от диагноза, может занять от 1 до 2 часов.
Лапаротомные доступы в акушерско-гинекологической практике
При операциях акушерского и гинекологического профиля хирурги нередко прибегают к лапаротомному доступу. Показаниями к лапаротомии в гинекологии считают:
- Опухоли матки и придатков – и доброкачественные, и злокачественные;
- Спаечную болезнь;
- Проведение повторной лапаротомии;
- Необходимость детального осмотра органов в ходе операции;
- Кесарево сечение.
Для манипуляций на органах таза показана нижнесрединная, надлобковая лапаротомия по Пфанненштилю либо поперечный доступ Черни. Нижнесрединная лапаротомия предполагает разрез, идущий продольно вниз от пупка к лобковому соединению. Он позволяет хорошо визуализировать малый таз и его содержимое, показан при повторных вмешательствах на этой области.
Этапы нижней срединной лапаротомии:
- Рассечение кожно-подкожного слоя, разрез начинается несколько выше лобкового сочленения и идет вертикально вверх к пупку;
- Перевязка кровоточащих сосудов либо коагуляция электрическим током;
- Рассечение апоневроза, мышцы отодвигаются и остаются целыми;
- Рассечение серозного покрова и введение в полученное отверстие расширителя, смещение петель кишечника кверху салфетками, смоченными в физрастворе;
- После манипуляций на органах ткани ушиваются в обратной последовательности.
лапаротомия по Пфанненштилю
Лапаротомия по Пфанненштилю применяется в ходе операции кесарева сечения и предполагает поперечный доступ вдоль горизонтальной складки кожи, идущей над лобковой зоной. Этапы доступа:
- Разрез кожи, подкожного слоя, мышечного апоневроза горизонтально и выше лобкового сочленения на несколько сантиметров;
- Отведение краев апоневроза от линии разреза с обнажением прямых мышц и их разъединением;
- Рассечение листка серозного покрова и получение свободного доступа в брюшную полость.
К преимуществам разреза по Пфанненштилю относят:
- Отсутствие вероятности грыжевых выпячиваний после операции;
- Удовлетворительный косметический результат, особенно, в сравнении со срединными методиками;
- Более короткий период реабилитации;
- Менее выраженное влияние на работу кишечника, благодаря чему восстановление протекает значительно легче.
Доступ не лишен недостатков, в числе которых основным считается малая ширина, которой может не хватить в случае, если пациентка страдает опухолями или воспалением органов малого таза, выраженным спаечным процессом, высокой степенью ожирения. Метод мало применим при необходимости манипуляции в глубоких отделах малого таза.
В противоположность доступу Пфанненштиля, лапаротомия по Черни обеспечивает широкий подход к органам таза, а также глубоким его отделам, что дает ему несомненное преимущество. При такой лапаротомии хирург может беспрепятственно действовать и в верхних, и в нижних частях живота, при этом достигается хороший косметический результат, а заживление и реабилитация протекают относительно легко.
Лапаротомия по Черни проводится в несколько этапов:
- Рассечение кожи и подкожного жирового слоя поперечно, на 3-6 см выше лобкового симфиза, точный уровень разреза избирается хирургом индивидуально в соответствии с топографией очага поражения или опухоли;
- Гемостаз на сосудах клетчатки, рассечение мышечного апоневроза;
- Разрез прямых мышц горизонтально с двух сторон брюшной стенки, но возможно и с одной – при некрупных новообразованиях;
- Перевязка и пересечение нижних эпигастральных сосудов, рассечение в горизонтальном направлении брюшины;
- После манипуляций в животе или тазу ткани ушиваются в обратной последовательности.
Лапаротомия матки в гинекологии — крайняя мера, когда менее травматичные варианты операций не могут быть применены. В частности, это касается онкопатологии, гигантских размеров миомы, которую нельзя извлечь путем лапароскопии, реконструктивных вмешательств на внутренних половых органах. Используемый вариант лапаротомного доступа определяет хирург исходя из целесообразности его у конкретной пациентки, а также собственного опыта и квалификации.
В акушерстве к лапаротомии прибегают при операции кесарева сечения. Предпочтительнее применять поперечный разрез, так как он менее травматичен и дает лучший эстетический эффект, но во многих случаях врачи идут на срединную лапаротомию, не будучи уверенными в собственных силах или при наличии объективных препятствий к поперечному способу.
1 – КС по Джоэл-Кохену, 2 – лапаротомия по Пфанненштилю
Кесарево сечение проводят путем лапаротомии по Джоэл-Кохену:
- Сначала хирург делает поверхностный горизонтальный разрез чуть ниже линии, условно проведенной между передними верхними остями подвздошной кости;
- Разрез углубляется скальпелем, апоневротический листок надсекается и раздвигается ножницами на периферию;
- Подкожный жир и мышечные волокна аккуратно отводятся;
- Брюшину вскрывают тупым путем и отводят в стороны, после чего разрезается нижний сегмент матки;
- Вскрытие плодного пузыря и извлечение плода, пересечение пуповины;
- После отделения плаценты ушивают рану в матке, женщине вводятся антибиотики и окситоцин, накладываются швы на апоневроз, подкожную клетчатку, кожу.
Восстановительный период после процедуры
После оперативного вмешательства женщине приходится тяжело, потому что присутствует значительная раневая область. Первые 2-4 дня больная будет чувствовать сильную болезненность. Убрать ее не смогут простые обезболивающие препараты. Врачи назначают в первые сутки наркотические анальгезирующие препараты (например, Промедол или Трамадол). В дальнейшем можно будет перейти на обезболивающие ненаркотического ряда. Приниматься может Анальгин или Парацетамол.
В обязательном порядке, следует:
- прислушиваться и четко выполнять все требования доктора;
- носить специальное белье, которое будет препятствовать тромбообразованию;
- своевременно менять повязку (самостоятельно это делать категорически запрещено, так как можно занести инфекцию);
- являться в клинику по назначенным дням;
- следить за чистотой области вокруг раны и не давать к ней доступа воды;
- минимизировать физические нагрузки;
- употреблять больше клетчатки.
Если заживление идет успешно, женщина не жалуется на ухудшение состояния, рубец заживает, то через 1, максимум 2 недели убирают швы.
Следует понимать, что лапаротомия – это серьезная операция и восстановительный период занимает от одного месяца до шести. На протяжении всего периода нельзя поднимать тяжести, пребывать в горячей ванне или бане. Следует придерживаться специальной диеты.
Если присоединилась какая-либо инфекция, то не избежать приема антибиотиков.
Период реабилитации
Пациентке после лапаротомической операции на яичниках или матке разрешается вставать с кровати в первый же день.
Активность восстанавливается постепенно. Физическая нагрузка и резкие движения на ближайший месяц запрещены – это необходимо для быстрого заживления шва. Легкую гимнастику разрешается выполнять после восстановления самочувствия – исчезновения слабости, сильных послеоперационных болей.
Для предотвращения инфицирования раны и нагноения швов пациентке прописывают курс антибиотиков, для ускорения восстановления – витаминные комплексы.
Питание после лапаротомии в первый день состоит исключительно из бульонов и минеральной воды. Рацион постепенно дополняется компотами, киселями, легкими супами, кашами и другой легкоусвояемой пищи. При несоблюдении диеты велика вероятность появления запоров. При чрезмерном наполнении кишечника оперированные органы сдавливаются, что затрудняет заживление и усиливает болевой синдром.
Швы нужно обрабатывать ежедневно с помощью антисептиков. При правильно заживающем рубце они снимаются на 7-14 сутки после операции.
За это время боли от раны значительно уменьшаются, в норме покраснение и нагноение должны отсутствовать. Рубец формируется в течение первого месяца после операции. Его длина составляет около 10 см и в первое время он окрашен в бордово-коричневый цвет. Со временем он светлеет и приобретает телесный оттенок. Для ускорения заживления рекомендуется использовать средства, улучшающие регенерацию тканей.
После лапаротомии яичников и других органов женщине нужно соблюдать половой покой в течение 1-2 месяцев. В противном случае интимная близость может причинять острую боль, а заживление швов затянется. В первые дни после операции могут появляться кровянистые выделения без специфического запаха – это считается нормой.
Возможные последствия и осложнения
Иногда после операции могут появиться нежелательные последствия в виде:
- повышенной температуры тела;
- воспалительного процесса;
- выделений из раневой поверхности;
- изменения консистенции, цвета и регулярности стула;
- потери сознания;
- слабости;
- головокружений;
- рвоты и тошноты;
- нарушения мочеиспускания;
- возрастающей болезненности, отечности и покраснения области раны и вокруг нее.
Вся вышеперечисленная симптоматика говорит о начинающихся осложнениях. Чтобы не усугубить ситуацию, нужно сразу же обратиться в больницу.
Возникнуть осложнения после лапаротомии могут из-за неопытности хирурга, который проводил операцию или из-за халатного отношения к словам врача самой больной.
Предрасполагающими факторами к развитию осложнений также может стать:
- курение или злоупотребление алкогольными напитками;
- наличие сахарного диабета;
- истощение организма (слабая иммунная система);
- болезни сосудов, сердца, легких;
- патологическая свертываемость крови;
- прием некоторых лекарств без ведома врача.
Если своевременно не обратиться к специалисту, то на фоне всех вышеперечисленных симптомов, у женщины могут развиться серьезные осложнения в виде:
- сильного кровотечения, как внутреннего, так и внешнего;
- инфицирования раны или брюшной зоны;
- развития тромбов.
Если операцию делал хирург, у которого недостаточно опыта и нет соответствующей квалификации, то есть опасность травматизма близлежащих органов. Если анестезия подобрана неверно, то может развиться аллергия на используемый препарат. При ослабленной передней стенки брюшины возникает грыжа.
Что это такое?
Операция
По своей сути лапаротомия – это вмешательство полостного характера, радикальный метод решения многих патологий яичников, в том числе и кисты.
Вмешательство заключается в рассечении тканей верхней части брюшины с помощью классических видов хирургических инструментов.
Несмотря на то, травматичность тканей при этой операции больше, чем при лапароскопии, лапаротомию некоторых случаях использовать просто необходимо.
Лапаротомия может выполняться с помощью следующих техник:
- Цистэктомия – киста удаляется путем вылущивания, при том здоровые ткани не затрагиваются. Функции органа и функция репродукции сохраняются.
- Резекция – удаление новообразования вместе с частью пораженного органа. Такое вмешательство проводят при крупном размере кисты, а также при глубоком расположении патологического очага.
- Овариэктомия – резекция всего яичника и кисты на нем.
- Аднексэктомия – иссечение кистозного образования, яичника и маточной трубы. Эту методику применяют при значительном разрушении тканей яичника, а также при возможном развитии раковых новообразований.
- Гистерэктомия – удаление яичника и матки. Назначается при онкологии или при высоком риске развития онкологического процесса.
Все эти методики преследуют одну цель — устранить патологии яичников. Выбор способа остается за врачом.
Возможна ли беременность после этой операции?
Если во время лапаротомии матка была удалена, то беременность не произойдет уже никогда. Другой исход, если лапаротомия делалась с целью устранения миомы. После такой операции можно беременеть уже через 10-12 месяцев. Если миоматозный узел небольшой, то срок можно уменьшить. При удалении крупного образования, придется подождать год, а иногда и больше.
Мышцы матки должны восстановиться, а для этого нужно время. Швам нужно рассосаться, а для этого понадобиться около 80-100 дней. Это необходимо, так как с увеличением срока орган будет расти, растягиваться, если шов не заживет, произойдет разрыв органа.
Родоразрешение может быть естественным, но исключено при:
- присутствии гестоза;
- удаленном ранее крупного новообразования (крупный рубец может лопнуть);
- долгом предварительном лечении бесплодия;
- беременности в возрасте 35-40 лет.
Если ультразвуковая диагностика показала какие-либо отклонения, то также делается кесарево сечение.
После лапаротомии 7% женщин сталкиваются с разрывом матки во время беременности и родов. Чтобы этого избежать, следует прислушиваться к словам гинеколога и регулярно проходить все необходимые диагностические процедуры.
Анестезия при беременности
Постоянным и неразлучным спутником операции является анестезия. Поэтому, говоря о каких-либо негативных воздействиях на мать и плод, подразумевают влияние как собственно хирургического вмешательства, так и выбранного метода обезболивания. Вероятность наличия врожденных аномалий у младенца в ситуации, когда мама перенесла во время беременности наркоз и операцию, крайне мала и сопоставима с частотой развития данной патологии у беременных, не подвергшихся воздействию операции и наркоза. При анестезии во время беременности большое значение имеет не выбор лекарственного препарата, то есть анестетика, а сама техника проведения анестезии. По уровню безопасности для матери и плода выбор чаще всего делается в пользу местной анестезии. При невозможности выполнения операции под местным обезболиванием следующий выбор должен быть сделан в пользу регионарной (эпидуральной) анестезии. И только в последнюю очередь специалисты прибегают к общему наркозу.
На протяжении всей беременности малыш надежно защищен слоем амниотической жидкости в околоплодном пузыре. Это значит, что все неприятности, которые случились с женщиной в интересном положении, скорее всего, никак не отразятся на состоянии и здоровье будущего крохи. Хирургические методы лечения и их анестезия для беременной сложны и опасны, но без них порой не обойтись. Поэтому при возникновении ситуаций, требующих оперативного вмешательства, следует довериться профессионалам, которые обязательно помогут и маме, и ее ребенку.
Разрывы матки
При наличии рубца в области матки после проведения операции по удалению миомы существует вероятность ее разрыва в период беременности. Частота разрывов в среднем составляет около 6%. Предугадать риск возникновения разрывов невозможно, так как это связано с индивидуальными физиологическими особенностями каждой пациентки.
Беременной женщине, у которой имеются рубцы на матке после удаления миоматозных узлов, необходим постоянный контроль за кровотоком в рубце, разработка плана проведения родов и заблаговременная госпитализация перед родами.
Оптимальные сроки беременности для проведения лапароскопии
Теоретически лапароскопия может быть выполнена на любом сроке беременности. Но чем больше матка, тем в более ограниченном пространстве находятся операторы, и тем сложнее выполнить какие-то манипуляции.
Если предполагается плановая операция, то выбирается наиболее оптимальное время. Считается, что период с 16 по 18 — 19 недели является наилучшим моментом для подобных процедур. Обычно в это время оперируются кисты яичников, миомы.
Обусловлено это следующими причинами:
- К этому моменту уже произошло формирование основных структур внутренних органов у малыша. Поэтому негативное воздействие лекарственных препаратов, используемых для наркоза и не только, будет на развивающегося малыша минимальным.
- В 16 — 19 недель матка имеет еще не очень большие размеры, поэтому манипулировать она не мешает.
Если же возникает необходимость в экстренной хирургической помощи, например, при остром аппендиците, холецистите, операцию можно проводить в любое время.
Показания к назначению лапаротомии
Показания к лапаротомии имеют не все. Подобная операция назначается в следующих ситуациях:
- разрыв кисты яичника;
- внематочная беременность;
- гнойные воспаления маточной трубы или яичников;
- перитонит;
- развитие опухолей репродуктивных органов;
- дисплазия яичников;
- трубно-перитонеальное бесплодие.
Как правило, женщинам, обратившимся к доктору с жалобами на боли внизу живота, поставить диагноз несложно. Для этого назначаются стандартные анализы и УЗИ. Но иногда для уточнения диагноза требуется детальное обследование. Например, хирургу может потребоваться определить место внезапного порыва язвы или установить причину внутреннего кровотечения, найти узел. Эксплоративная лапаротомия – возможность определить точную причину жалоб пациентки и назначить грамотное лечение. Для проведения подобного вмешательства требуется анестезия.
На какой день цикла проводится лапаротомия кисты яичника
Середина цикла – оптимальное время для проведения любых операций на органах малого таза женщины. В этот период врачи могут увидеть причины, по которым не происходит овуляция и выход яйцеклетки, оценить работу яичников и состояние эндометрия матки.
Важно! Категорически запрещены любые манипуляции за 3 дня до планируемых месячных и во время маточных кровотечений.
В этот период высока вероятность инфицирования воспаленных тканей, не исключена и большая кровопотеря. Для определения дня цикла можно сделать УЗИ.
Сколько дней больничный после лапаротомии яичника
Каждый отдельный случай индивидуален. При несложной операции и быстром восстановлении пациентки, больничный закрывают через 2 недели. Это средний период времени, который дают на восстановление организма.
Конечно, на реабилитацию и полное восстановление здоровья женщины требуется около 3-х месяцев времени. Но фактически приступить к выполнению профессиональных обязанностей человек после операции в состоянии на 15 день.
Симптомы эктопической беременности
Эктопическая беременность — это такое патологическое состояние, которое может проходить без определенных признаков. Возможна боль ниже живота, как при менструациях, и небольшие кровотечения, поскольку нарушается целостность слизистой оболочки. С развитием патологии боль возрастает, отдавая в поясничный отдел.
Такие симптомы схожи с предвестниками менструации либо напоминают периодические боли из-за физического переутомления, переохлаждения. По этой причине процент смертельного исхода из-за внематочной беременности высок. Ведь женщина не обращается к врачу, и диагностировать патологию своевременно невозможно.
Как проходит восстановление?
В течение 4-5 дней женщина должна оставаться под наблюдением врача. В первые дни послеоперационного периода возможны болевые ощущения в области проведенной операции, и чтобы их снизить врач назначает обезболивающие средства. Чтобы избежать запоров, в первые трое суток рекомендуется строгая диета. Швы снимают на 7-8 день поле операции.
Рекомендации в восстановительный период следующие:
- не опускать намокания швов, пока врач не разрешит;
- в течение месяца не принимать ванны, а купаться исключительно под душем;
- соблюдать сбалансированную диету;
- не поднимать тяжести и исключить тяжелые физические нагрузки;
- не менее чем на месяц отказаться от половых контактов.
Очень важно соблюдать все предписания врача и в точности принимать прописанные им медикаменты.
Когда восстанавливаются месячные?
Выделения в течение недели после вмешательства — это нормально. Сначала они напоминают менструацию, а через пару дней трансформируются в мазню, в дальнейшем, еще максимум пару недель, выделения могут быть слизистыми или желтоватыми, боли и неприятного запаха быть не должно.
Важно! Зеленые или коричневые выделения, сопровождающиеся болью и неприятным запахом – очень веская причина для обращения к врачу.
При успешно проведенном вмешательстве менструация чаще всего приходит в срок, но иногда в первом цикле может наблюдаться небольшая задержка. Если операция сопровождалась осложнениями, менструация может отсутствовать несколько циклов подряд.
Если задержка длится более 3 месяцев, возможны следующие причины:
- сбои гормонального характера;
- резкое похудение;
- начало климакса – операция может спровоцировать преждевременный климакс;
- наличие осложнений, связанных с халатностью врачебного состава.
Если задержка менструации вызвана стрессом или резким похудением, то как только пациентка восстановит вес и пропьет курс успокоительных средств, цикл должен нормализоваться.
Если произошел гормональный сбой, потребуется прием препаратов, нормализующий его. Это может растянуться до полугода.
Киста яичника – это новообразование, заполненное жидкостью. Оно может достигать разных размеров, на которые влияют стадия и форма патологии. Обычно опухоль имеет размеры не меньше 10 см. Игнорировать ее нельзя, поскольку она приводит к бесплодию и другим негативным последствиям.
Лапаротомия кисты яичника – одна из распространенных операций, для проведения которой необходимо разрезать кожу живота. Ее назначают, если медикаментозная терапия не оказывает должного эффекта, в некоторых случаях она проводится вместо лапароскопии.
Как диагностируют внематочную беременность?
Обнаружить аномальную беременность можно при комплексном контроле пациентки.
Что включает в себя диагностика:
- Исследование крови на уровень ХГЧ. Если беременность внематочная, то тест это покажет – содержание гормона в крови меньше чем должно быть.
- Ультразвуковое обследование. Врач смотрит состояние органов малого таза, и может увидеть, что яйцеклетка закрепилась не в полости матки.
- Трансвагинальное УЗИ. Если на ультразвуке в полости матки нет эмбриона, а ХГЧ показывает, что женщина беременна, то проводят обследование трансвагинанальным датчиком. Так, врач может увидеть где закрепилась яйцеклетка.
- Лапароскопия. С помощью лапароскопа врач устанавливает где именно находится яйцо. Это наиболее точный метод диагностики.